Болките в гърба и кръста са сред най-честите оплаквания в съвременната неврология, но не всяка болка означава наличие на дискова херния. Докато терминът "дископатия" се използва често в разговорната реч като общо понятие за дегенеративни изменения, същинската дискова херния е специфично медицинско състояние, засягащо структурата на междупрешленните дискове.
Точната диагноза е критична, тъй като лечението на мускулен спазъм коренно се различава от терапията при компресия на нервно коренче (радикулопатия). В тази статия ще разгледаме в детайли анатомията на проблема, фазите на развитие (от протрузия до секвестрация), диагностичните методи и съвременните протоколи за лечение.
1. Анатомия и патофизиология: Как възниква дисковата херния?
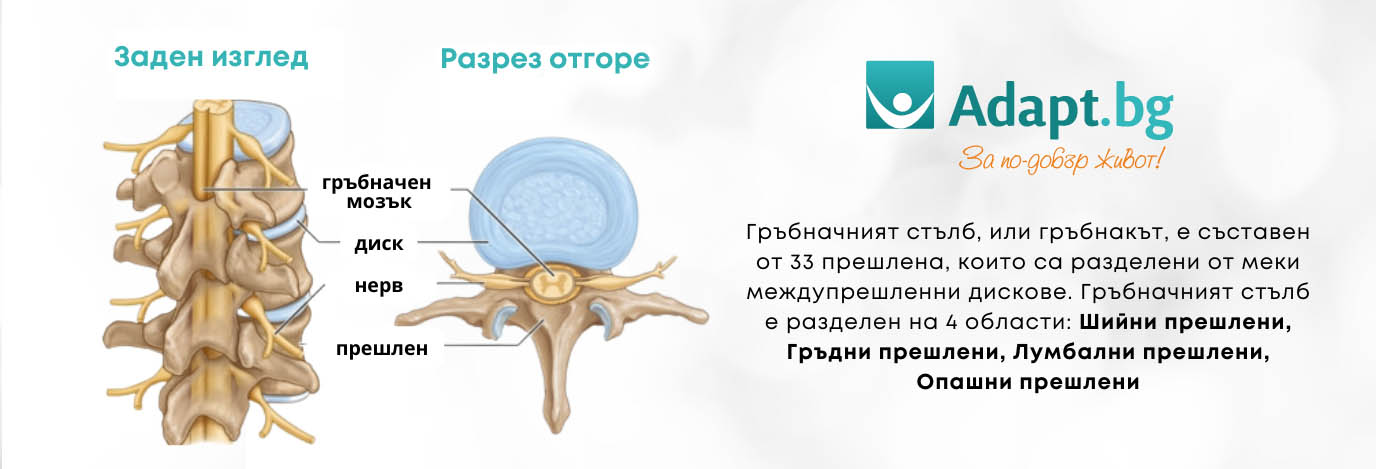
Гръбначният стълб е сложна биомеханична структура, съставена от 33 прешлена, разделени функционално на:
- Шиен отдел (Цервикален): 7 прешлена (C1-C7);
- Гръден отдел (Торакален): 12 прешлена (T1-T12);
- Поясен отдел (Лумбален): 5 прешлена (L1-L5) – тук се появяват най-честите дискови хернии;
- Кръстцова и опашна кост: Сраснали прешлени.
Между всеки два подвижни прешлена се намира междупрешленен диск, който действа като амортисьор. Дискът се състои от две основни части:
- Annulus fibrosus (Фиброзен пръстен): Здрава външна обвивка от колагенови влакна, подредени в концентрични кръгове.
- Nucleus pulposus (Пулпозно ядро): Гелообразна вътрешност с високо съдържание на вода, която разпределя налягането.
Механизъм на травмата: Дисковата херния настъпва, когато фиброзният пръстен се разкъса или деформира, позволявайки на пулпозното ядро да излезе извън анатомичните си граници. Това води до механичен натиск върху гръбначния мозък или излизащите нервни коренчета, както и до химическо дразнене (възпаление) от изтеклата дискова материя.
2. Стадии на развитие: От протрузия до секвестрация
Много пациенти бъркат понятията. Медицинската класификация на дисковите увреди преминава през четири етапа:
- Дегенерация (Degeneration): Начален процес на изсъхване на диска и поява на микропукнатини във фиброзния пръстен.
- Протрузия (Protrusion/Bulging disc): Ядрото притиска фиброзния пръстен, който се издува, но все още е цял. Това е най-честата форма на лека "дископатия".
- Екструзия (Extrusion): Фиброзният пръстен се разкъсва и ядрото излиза в гръбначномозъчния канал, но все още е свързано с диска.
- Секвестрация (Sequestration): Най-тежката форма. Част от ядрото се откъсва напълно и "плува" свободно в канала, което може да доведе до тежка неврологична симптоматика.

3. Локализация и симптоми
Симптомите зависят изцяло от нивото на засягане. Най-често страдат най-натоварените сегменти: L4-L5 и L5-S1 (в кръста) и C5-C6 (в шията).
Лумбална дискова херния (в кръста)
Това е най-разпространеният вид. Симптомите включват:
- Лумбаго: Остра, прорязваща болка в кръста, която се засилва при кихане, кашляне или напън.
- Ишиас (Радикулит): Болка, ирадиираща (спускаща се) надолу по крака, следваща хода на седалищния нерв.
- Сензорни нарушения: Изтръпване, "мравучкане" (парестезия) или загуба на чувствителност в бедрото, подбедрицата или ходилото.
- Двигателен дефицит: Слабост в стъпалото (т.нар. "падащо стъпало" или невъзможност за ходене на пети/пръсти).
🚨 СПЕШНО СЪСТОЯНИЕ: Синдром на "Конската опашка" (Cauda Equina)
Ако изпитвате загуба на контрол върху тазовото дъно (изпускане или задържане на урина/фекалии) и изтръпване в областта на слабините ("ездачен тип"), потърсете незабавна медицинска помощ! Това състояние изисква спешна декомпресия до 24 часа.
Цервикална дискова херния (в шията)
Симптомите могат да имитират кардиологични проблеми. Включват:
- Болка във врата, разпространяваща се към рамото, лопатката и ръката.
- Изтръпване на пръстите на ръцете.
- Главозамайване и главоболие (при засягане на по-високи нива).

4. Диагностика: Златният стандарт
Поставянето на диагноза не се базира само на субективните оплаквания. Необходим е комплексен подход:
- Клиничен преглед: Проверка на сухожилни рефлекси (коленен, ахилесов) и тест на Ласег (повдигане на изправен крак за провокиране на болка).
- Ядрено-магнитен резонанс (ЯМР): Това е "златният стандарт" за визуализация на меките тъкани (дисковете и нервите). Рентгенът не показва дискова херния, а само костни изменения (шипове).
- ЕМГ (Електромиография): За да се установи степента на увреждане на проводимостта на нервите.
5. Лечение на дискова херния
Съвременната медицина следва стъпаловидния подход – от консервативно към оперативно лечение. Добрата новина е, че над 80% от пациентите се възстановяват без операция.
А) Консервативно лечение (Първа линия)
- Медикаментозна терапия: Нестероидни противовъзпалителни средства (НСПВС), мускулни релаксанти (за отпускане на спазъма) и витамини от група B (за възстановяване на нерва).
- Ортопедични колани (Лумбастати): Изключително важни в острия стадий. Те ограничават движението в засегнатия сегмент, намаляват натоварването върху диска и предотвратяват резки движения. Вижте специализирани колани за дискова херния тук.
- Физиотерапия и Кинезитерапия: След преминаване на острата болка, това е най-важната стъпка за предотвратяване на рецидив. Целта е заздравяване на мускулния корсет ("core" мускулатурата).
Б) Миниинвазивни процедури
Ако лекарствата не помогнат, може да се приложат епидурални стероидни инжекции или озонотерапия директно в зоната на възпалението.
В) Оперативно лечение
Хирургическата намеса е крайна мярка при наличие на тежък неврологичен дефицит или болка, неподдаваща се на лечение повече от 6 седмици. Видовете биват:
- Микродискектомия: Златният стандарт в неврохирургията. Извършва се под микроскоп с минимален разрез. Премахва се само частта от диска, която притиска нерва.
- Ендоскопска хирургия: Високотехнологичен безкръвен метод, при който се влиза през естествени отвори или миниатюрен разрез с камера.
6. Профилактика и живот с дискова херния
Дисковата херния не е присъда. С правилния режим можете да водите пълноценен живот. Ключовите фактори за успех са:
- Контрол на теглото: Всеки излишен килограм натоварва допълнително лумбалните прешлени.
- Ергономия: Избягвайте продължително седене. Използвайте ергономични столове и лумбални опори.
- Правилно вдигане на тежести: Винаги клякайте с краката, вместо да се навеждате с кръста.
Забележка: Тази статия има информативен характер и не отменя необходимостта от консултация с невролог или неврохирург. При остри болки, незабавно се свържете с Вашия лекар.
Автор: Григор Ангелов
Редактор: д-р Петър Казаков
Дата: 05 Сеп 2019
-
АДАПТ БГ22 Фев 2021Вмъкнахме пояснение относно рентгенографията при диагностицирането на дискова херния, благодарим Ви, Стефан! Поздрави Григор Ангелов АДАПТ БГ
-
Стоян20 Фев 2021Една забележка от личен опит и потвърдена от специалист-ренгена не открива хернията а само ЯМР
-
Снежи22 Сеп 2020Някой ползвал ли е инжекции <съдържание с реклама> и ако да, какво ви е мнението ви за тях?
-
АДАПТ БГ10 Сеп 2019Да, задължително трябва да употребявате ортопедичните колани за кръст (при херния) само под изричен лекарски контрол. Настройката трябва да се извърши от лекар или от обучен медицински персонал. Консултирайте се с АДАПТ преди да поръчате, за да Ви подсигурим правилния модел и размер за Вас.
-
Geri09 Сеп 2019Ползвала съм колан за кръст и определено помага, но трябва да се консултираш преди да почнеш да го носиш.На своя глава не се взима защото може да не помогне а и въобще да нямаш дискова херния. Точно както пише тук
-
Христина Великова09 Сеп 2019Страхотна статия
-
Moskov09 Сеп 2019Болката при дисковата херния при мен са само при ходене и навеждане назад. Като се навеждам напред или седна поолеква....
























Остави мнение/коментар