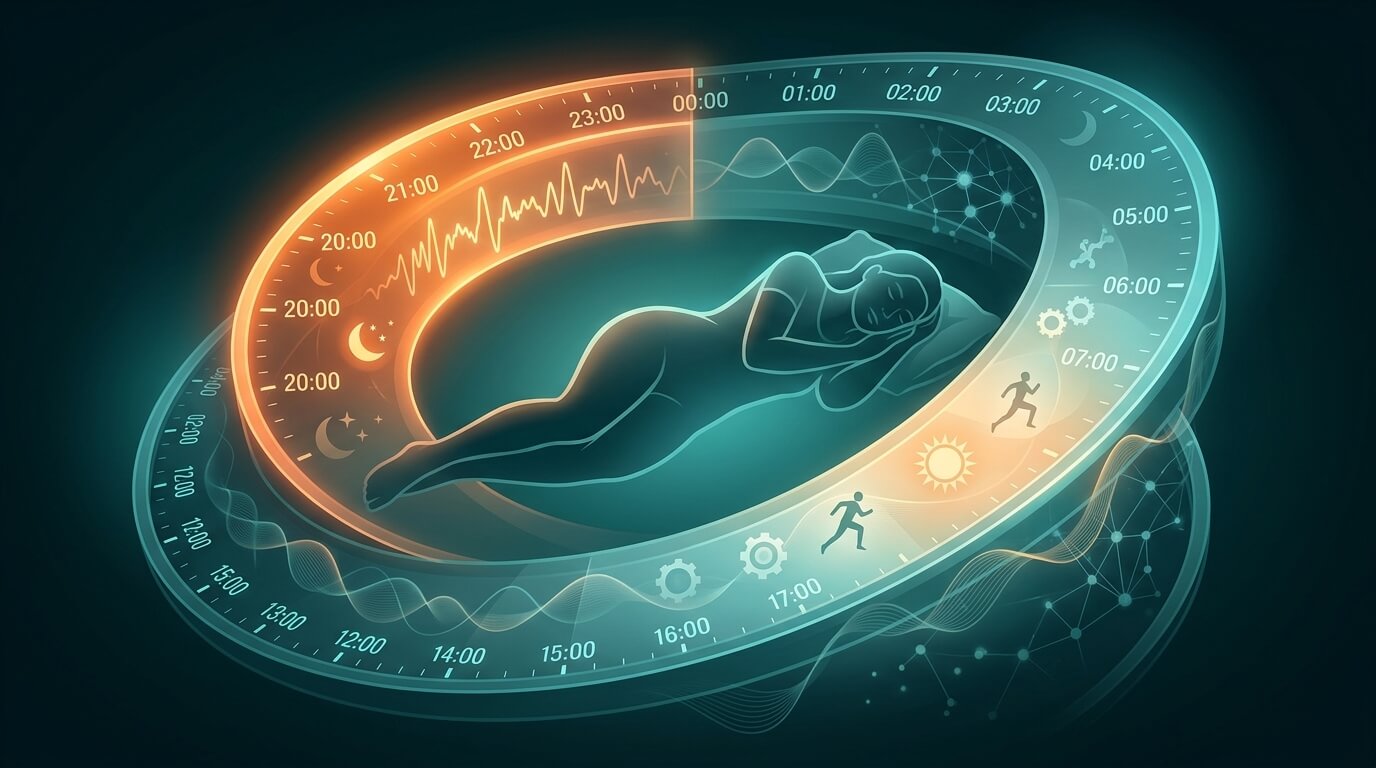
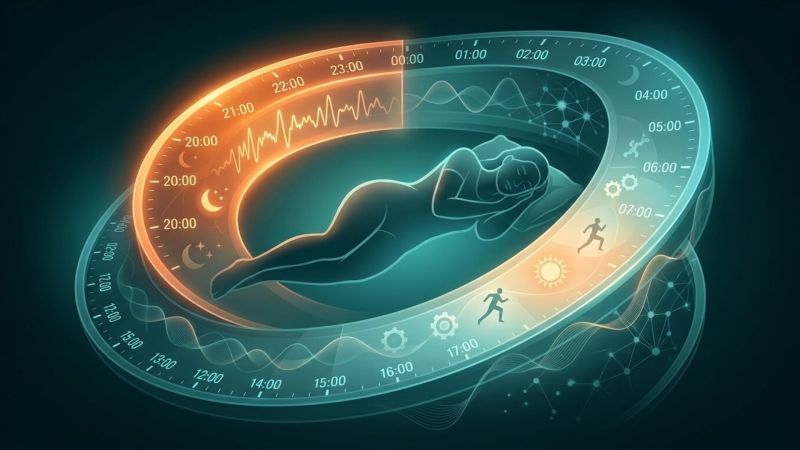
Синдром на избързващата фаза на съня (ASPD)
Трудно ли ви е да останете будни до нормално обществено прието време за лягане, като например 22:00 часа? Чувствате ли непреодолимо физическо желание да си легнете още в 19:30 или 20:00 часа вечерта? Ако отговорът е да, а сутрин очите ви се отварят широко в 3:00 часа без помощта на аларма, е напълно възможно да не страдате от типично безсъние. Вероятно се сблъсквате със Синдрома на избързващата фаза на съня (ASPD - Advanced Sleep Phase Disorder).
Това състояние представлява специфично нарушение на циркадния ритъм, при което хората заспиват и се събуждат много по-рано от конвенционалните норми. В този изключително подробен материал ще разгледаме в дълбочина причините за ASPD, клиничната диагностика, как да го различите от други нарушения на съня и какви са съвременните терапевтични подходи, базирани на научни доказателства.
Съдържание
- 1. Какво представлява ASPD?
- 2. Причини и рискови фактори
- 3. Диагностика: Как се установява проблемът?
- 4. Разлики между ASPD, DSPD и Инсомния
- 5. Влияние върху здравето и психиката
- 6. Кога трябва да потърсим лекар?
- 7. Как се лекува ASPD?
- 8. Клинични изследвания и научни данни
- 9. Прогноза
- 10. Често задавани въпроси (FAQ)
Неща, които трябва да знаем (Кратко резюме)
Основни симптоми
- Желание за сън и събуждане много по-рано от нормалното (напр. заспиване в 20:00, събуждане в 3:30 сутринта).
- Проблем с биологичния часовник, който работи правилно, но е "изместен" напред във времето.
- Среща се предимно при по-възрастни хора (засяга между 0.5% – 1% от населението).
Подходи за лечение
- Терапията с ярка светлина, прилагана вечер, забавя секрецията на мелатонин и "бута" биологичния часовник напред.
- Ниски дози мелатонин, приемани със строго специфичен тайминг (часове преди сън).
- Строга хигиена на светлината – избягване на ярка слънчева светлина рано сутрин.
1. Какво представлява Синдромът на избързващата фаза на съня?
Синдромът на избързващата фаза на съня (ASPD) е признато медицинско състояние, класифицирано в Международната класификация на болестите (ICD-10) като нарушение на циркадния ритъм. При него вътрешният биологичен часовник (намиращ се в супрахиазматичното ядро на хипоталамуса) е изместен с няколко часа напред спрямо стандартния 24-часов цикъл ден/нощ.
Пациентите с ASPD изпитват непреодолима сънливост в ранните вечерни часове. Ако се поддадат на тази сънливост, те заспиват бързо и обикновено спят изключително качествено и дълбоко. Проблемът настъпва след 7-8 часа сън, когато тялото им е напълно възстановено. Те се събуждат в 3:00 или 4:00 часа сутринта и се чувстват напълно будни и освежени. Въпреки това, тъй като обществото все още спи, те не могат да започнат деня си пълноценно, а в късния следобед на следващия ден отново започват да изпитват тежко изтощение.
2. Причини и рискови фактори
Жизненоважна част от това кога се чувстваме сънливи е нашият 24-часов циркаден ритъм. При хората с ASPD този часовник работи нормално като структура, но е настроен към по-ранен фазов период. Изследванията през последните десетилетия разкриват няколко ключови фактора, които допринасят за това изместване:
Възрастови изменения (Стареене на очите и мозъка)
Възрастта е най-големият рисков фактор за развитие на ASPD. С напредване на годините настъпват структурни промени както в мозъка (за промените в мозъка, причинени от обструктивна сънна апнея, вижте статията ни тук), така и в очите. Лещата на окото постепенно пожълтява с възрастта. Това пожълтяване действа като физически филтър, който блокира синята светлина от околната среда. Тъй като именно синята светлина е основният сигнал, който казва на мозъка "Ден е, спри производството на мелатонин", по-възрастните хора получават по-слаби светлинни сигнали вечер, което кара телата им да се подготвят за сън много по-рано.
Генетична предразположеност (FASPS)
В някои случаи състоянието има силно изразен наследствен характер. Това състояние е известно в медицината като Фамилен синдром на избързващата фаза на съня (FASPS). Учените са идентифицирали специфични мутации в ключови гени, отговарящи за циркадния ритъм, като PER2 (Period Circadian Regulator 2) и CK1δ (Casein Kinase 1 Delta). Тези мутации карат биологичният часовник да работи по-бързо, създавайки естествен цикъл, който е по-кратък от 24 часа. Това принуждава тялото ежедневно да измества времето си за сън все по-рано, ако не бъде коригирано чрез излагане на светлина.
Навици и фактори на средата
Хората, които по професионални или лични причини са били изложени на много ярка утринна светлина през голяма част от живота си (например земеделци, пекари или строителни работници), са по-склонни да запазят този модел на ранен сън и ранно събуждане дори след пенсиониране. Липсата на достатъчно изкуствена или естествена светлина в късния следобед и вечер също "убеждава" мозъка, че нощта вече е настъпила.
3. Диагностика: Как се установява проблемът?
Поставянето на правилната диагноза при Синдрома на избързващата фаза на съня често е предизвикателство. Много пациенти отиват при личния си лекар с оплакване от "безсъние", защото се будят в 3:00 часа през нощта. Ако лекарят не зададе правилните въпроси, пациентът може погрешно да бъде диагностициран с инсомния и да му бъдат предписани сънотворни лекарства, които в този случай са не само неефективни, но и потенциално вредни.
За да се постави точна диагноза, специалистите по медицина на съня (сомнолози) използват следните методи:
- Дневник на съня: Пациентът се умолява да записва точния час на лягане, часа на заспиване, събужданията през нощта и окончателното събуждане сутрин за период от 14 дни. Този дневник ясно показва повтарящия се модел на избързваща фаза.
- Актиграфия: Това е медицинско устройство, подобно на смарт часовник, което се носи на китката в продължение на 1 до 2 седмици. То записва двигателната активност и излагането на светлина 24 часа в денонощието, давайки обективна картина на циклите на сън и бодърстване.
- Оценка на димрофния мелатонин: В някои специализирани клиники може да се измери нивото на мелатонин в слюнката при приглушена светлина (DLMO - Dim Light Melatonin Onset). При пациенти с ASPD секрецията на мелатонин започва изключително рано вечерта в сравнение с хора с нормален ритъм.
- Полисомнография: Макар и да не е задължителна за поставяне на диагнозата ASPD, нощно изследване в клиника по съня може да се наложи, ако лекарят подозира наличието на съпътстващи състояния като сънна апнея или синдром на неспокойните крака.
4. Разлики между ASPD, DSPD и Инсомния
За да разберем напълно ASPD, е критично да го разграничим от другите две най-популярни нарушения на съня, с които често бива бъркан.
Разлика с Инсомния (Безсъние)
Както вече споменахме, основната разлика се крие в качеството и началото на съня. Човек, страдащ от инсомния, изпитва силно желание да заспи вечер, но не може. Той се върти в леглото с часове или се буди многократно през нощта, чувствайки се изтощен на сутринта.
В контраст, човекът с ASPD няма никакъв проблем със заспиването, стига да си легне в 20:00 часа. Неговият сън е непрекъснат, дълбок и възстановяващ. Проблемът е единствено в тайминга на този сън, а не в неговата физиологична структура.
Разлика с DSPD (Синдром на забавената фаза на съня)
Докато ASPD е типичен за по-възрастното население, DSPD (Delayed Sleep Phase Disorder) е неговата пълна противоположност и засяга най-вече тийнейджъри и млади възрастни (често наричани "нощни сови"). При DSPD биологичният часовник е изместен назад. Пациентът не може да заспи преди 2:00 или 3:00 часа през нощта и съответно не може да се събуди преди 10:00 или 11:00 часа сутринта. И при двете състояния архитектурата на съня е нормална, но е напълно десинхронизирана с работния и социален график на обществото.
5. Влияние върху здравето и психиката
Въпреки че самият сън при ASPD е качествен, животът в постоянна десинхронизация със социалните норми води до сериозни вторични последствия за здравето.
Психологическо въздействие и социална изолация: Повечето социални събития (вечери, театри, концерти, семейни събирания) се случват след 19:00 часа. Човек с ASPD в тези часове се бори с жестока умора и често отказва покани, което води до социална изолация. Ранното събуждане в 3:00 часа сутринта в тиха и тъмна къща, докато всички останали спят, често генерира чувство на самота и тревожност.
Риск от депресия: Комбинацията от социална изолация и хроничната умора в късния следобед значително повишава риска от развитие на депресивни епизоди. Липсата на синхрон между вътрешния часовник и външния свят (т.нар. социален джетлаг) е доказан стресор за нервната система.
Злоупотреба със субстанции: Не са рядкост случаите, в които хората с ASPD се опитват да се "самолекуват". Те могат да консумират големи количества кофеин в късния следобед, за да останат будни за социални събития, а след това да посягат към алкохол в 3:00 сутринта в отчаян опит да заспят отново, което напълно разрушава архитектурата на здравия им сън.
6. Кога трябва да потърсим лекар?
Важно е да отбележим, че ако вашият ранен ритъм на сън (напр. 21:00 - 05:00) не пречи на работата ви, не ви кара да се чувствате уморени през деня и сте щастливи със социалния си живот, вие нямате клинично "разстройство" и не се нуждаете от лечение. Вие просто имате ранен хронотип.
Трябва обаче да потърсите специализирана медицинска помощ от сомнолог, ако:
- Ранното събуждане ви причинява ежедневен стрес, тревожност или чувство на фрустрация.
- Изпитвате тежка, неконтролируема сънливост следобед, която застрашава безопасността ви (например при шофиране прибирайки се от работа).
- Започнали сте да използвате алкохол или сънотворни лекарства в опит да удължите сутрешния си сън.
- Социалният ви живот или връзката с партньора ви страдат сериозно поради разминаването в графиците ви за сън.
7. Как се лекува ASPD?
Лечението на Синдрома на избързващата фаза на съня изисква търпение и стриктно спазване на график. Тъй като проблемът е биологичен, той не може да бъде решен с "усилие на волята". Въз основа на знанието, че ASPD е свързан с рано настроен биологичен часовник, целта на терапията е той да бъде "избутан" към по-нормално време. Това се постига чрез два основни метода, често прилагани заедно:
1. Терапия с ярка светлина (Светлинна терапия)
Светлината е най-силният регулатор на нашия циркаден ритъм. При ASPD времето на излагане на светлина е от решаващо значение. Визуалната стимулация с ярка светлина трябва да се случи вечер, преди желаното време за лягане (например между 19:00 и 21:00 часа).
Използват се специализирани медицински светлинни кутии (с интензитет обикновено около 10 000 лукса) или очила за светлинна терапия. Тази силна светлина сигнализира на супрахиазматичното ядро в мозъка, че "денят все още не е свършил", което потиска ранното отделяне на мелатонин. Може да се нуждаете от 45 минути до два часа терапия всяка вечер. Важно правило е устройството да се изключи поне 30 минути преди сън, за да може нервната система да се успокои.

2. Прием на мелатонин (Хронотерапия)
Докато при повечето хора мелатонинът се взема непосредствено преди сън за лечение на безсъние, при ASPD протоколът е напълно различен и много по-прецизен. За да се постигне "фазово закъснение" (отместване на часовника напред), специалистите често предписват много малка доза мелатонин (обикновено 0.3 до 1 mg), приета няколко часа преди желаното време за сън, или алтернативно – прием на бавноосвобождаващ се мелатонин в средата на нощта, ако се събудите твърде рано.
Внимание: Приемът на мелатонин в грешното време може допълнително да влоши състоянието ви, затова тази терапия трябва да се провежда стриктно под лекарски контрол.
3. Постепенно изместване на часа за лягане
Не се опитвайте да промените ритъма си рязко. Специалистите препоръчват метод на бавно изместване – лягайте си с 15 до 20 минути по-късно на всеки два или три дни, докато достигнете желаното време за сън (например 23:00 часа). Тази постепенна адаптация е много по-устойчива за мозъка.
8. Клинични изследвания и научни данни
Съвременната хронобиология активно изследва ASPD. Проучвания, проведени през последните пет години, показват, че комбинираната терапия (вечерна ярка светлина + сутрешно ограничаване на светлината) има успеваемост при над 70% от диагностицираните пациенти в рамките на 4 седмици.
Освен това, изследователите в областта на генетиката вече са идентифицирали над 5 различни генни мутации (включително гена hPER2), които директно отговарят за фамилните форми на заболяването. Това генетично картиране дава надежда, че в бъдеще ще могат да се разработят специфични фармакологични терапии, които да коригират работата на тези гени директно на клетъчно ниво.
9. Прогноза: Какво да очакваме в бъдеще?
Тъй като склонността към по-ранна фаза често е вкоренена дълбоко биологично и генетично, ASPD обикновено е хронично състояние. Когато спрете светлинната терапия и промените в режима, периодът ви на сън най-вероятно бавно ще започне да се измества отново към по-ранните часове.
За да поддържате резултатите, изисква се постоянна дисциплина. Най-критичното правило за поддръжка, което специалистите дават, е избягването на ярка светлина сутрин. Ако сте успели да пренастроите часовника си, но излезете на силна слънчева светлина в 6:00 сутринта (без слънчеви очила), вие изпращате силен сигнал на мозъка си да се върне към стария, избързващ ритъм.
Ролята на вашия лекар
Воденето на дневник на съня за поне две седмици е най-добрият начин лекарят да разграничи ASPD от обикновеното безсъние. Специалист по медицина на съня може да изготви индивидуален план за светлинна терапия и хигиена на съня, напълно съобразен с вашия специфичен ритъм и начин на живот.10. Често задавани въпроси (FAQ)
Какво е Синдром на избързващата фаза на съня (ASPD)?
Това е нарушение на циркадния ритъм, при което човек изпитва силна нужда да заспи много рано вечер (около 20:00 ч.) и се събужда твърде рано сутрин (около 3:00 - 4:00 ч.), като не може да заспи отново.
Как се различава ASPD от обикновеното безсъние (инсомния)?
При инсомния хората искат да спят вечер, но не могат да заспят или се будят често през нощта с чувство на тревожност. При ASPD сънят е дълбок, непрекъснат и качествен, но просто се случва в много по-ранен времеви прозорец.
Как се лекува ASPD?
Лечението включва стриктна вечерна терапия с ярка светлина (за забавяне на биологичния часовник) и правилно дозиран прием на мелатонин няколко часа преди желаното време за сън, задължително предписан от специалист.
Колко често срещан е ASPD?
Състоянието се среща предимно при хора над 60-годишна възраст. Според съвременната статистика, то засяга между 0.5% и 1% от населението в тази възрастова група, като в някои случаи има силен генетичен (наследствен) характер.
Източници: Sleep Health Foundation, ICD-10 Coding Reference, Journal of Clinical Sleep Medicine. Адаптирано за български потребители. Тази статия има информативен характер и не замества професионална медицинска консултация.
Дата: 01 Апр 2026



















Остави мнение/коментар