
Не всеки ден офталмолозите спасяват човешки животи. Но някои от тях го правят ежедневно.
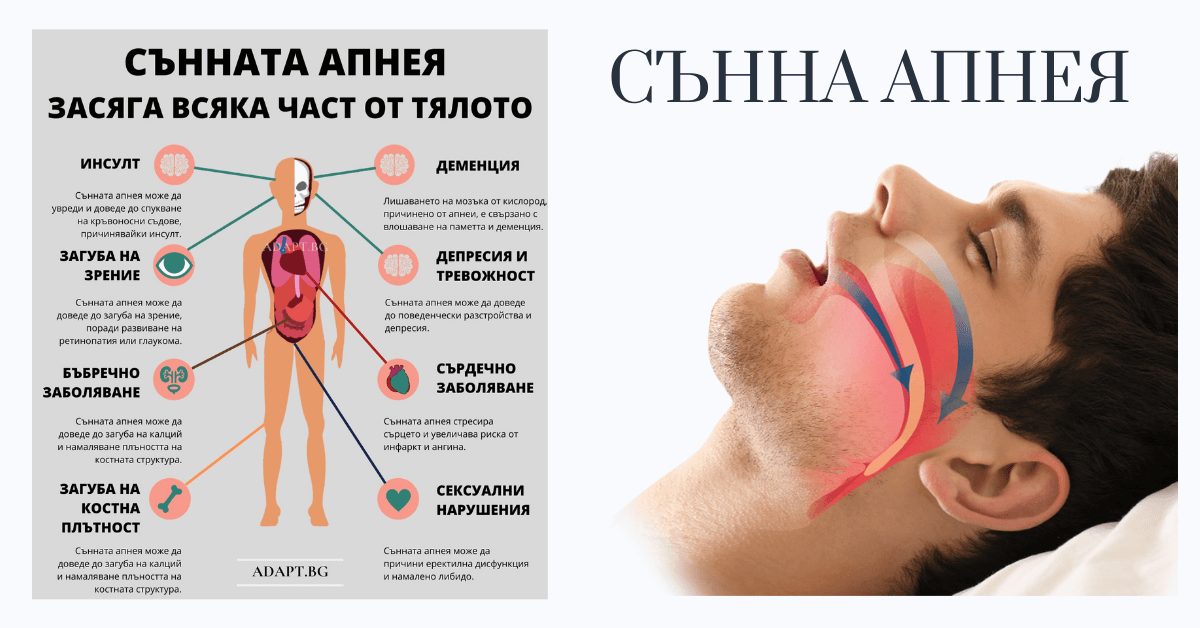
Очите могат да сигнализират за наистина сериозни здравословни проблеми. Проблеми, които могат да се разпознаят само с един професионален поглед на окото. Те могат да бъдат издайник на обструктивна сънна апнея (ОСА) напимер - най-разпространеният вид нарушение на дишането по време на сън, което увеличава общия риск от смърт с 1.5 пъти при тежките случаи.
Около 1 на всеки 4 мъже и 1 на всеки 10 жени имат нарушения в дишането по време на сън. Въпреки това в повечето случаи хората остават в тотално неведение. Знаят само, че хъркат. При все по-широкото признаване на ОСА от специалистите по съня, тя, за съжаление, все още не е навлязла в областта на офталмологията в България. Офталмолозите обаче могат да окажат огромна роля в разпознаването на сомнологично нарушение. Днес ще покажем точно това - как се оказва тази роля в западните държави, давайки примери от личния опит на едни от светилата в офталмологията в САЩ.
"Тя имаше една от най-сериозните епизоди на апнеи, които някога съм виждал. Вие й спасихте живота.“ - реплика на сомнолог към офталмолог.
Как започва всичко
В нощта на 8 срещу 9 юли 1980 г. се случва нещо историческо. Първият човек в историята преспива със CPAP апарат. Какво се случва на сутринта е крайно интересното: човекът (строител по професия) се събужда и изпитва нещо, което не бил изпитвал, откакто се помнел - чувствал се наистина отпочинал, "буден", и "като нов", ако решим да ползваме клишета. Нямало и помен от мозъчната му мъгла, кръвното му налягане се нормализирало, но най-поразителното за него е била осъзнаването му, че е станал частичен далтонист с годините. Заради постоянната му умора и ефекта върху очите му.

Този човек е бил първият пациент на австралийския доктор Съливан, откривателят на CPAP апарата. Съливан е именно лекарят, разпознал сънната апнея в строителния работник и предложил му да преспи с тогава никому непознатия апарат, наподобяващ "обърната" прахосмукачка. Превъртаме лентата четиресет години напред, към есента на 2024-та година, във времена, в които CPAP апаратът се е превърнал вече в златен стандарт в лечението на апнеята и когато на "сцената", редом със сомнолозите, пулмолозите, невролозите и кардиолозите влизат и oфталмолозите.
Офталомогът е в състояние не само да открие очната патология, свързана с ОСА, на достатъчно ранен етап, да запази и възстанови зрението на човека, но и да го насочи към класическия "детектор на сънна апнея", който да му помогне в управлението на същата.
Д-р Холекамп, директор в офталмологичният институт Pepose Vision в Сейнт Луис разказва следното:
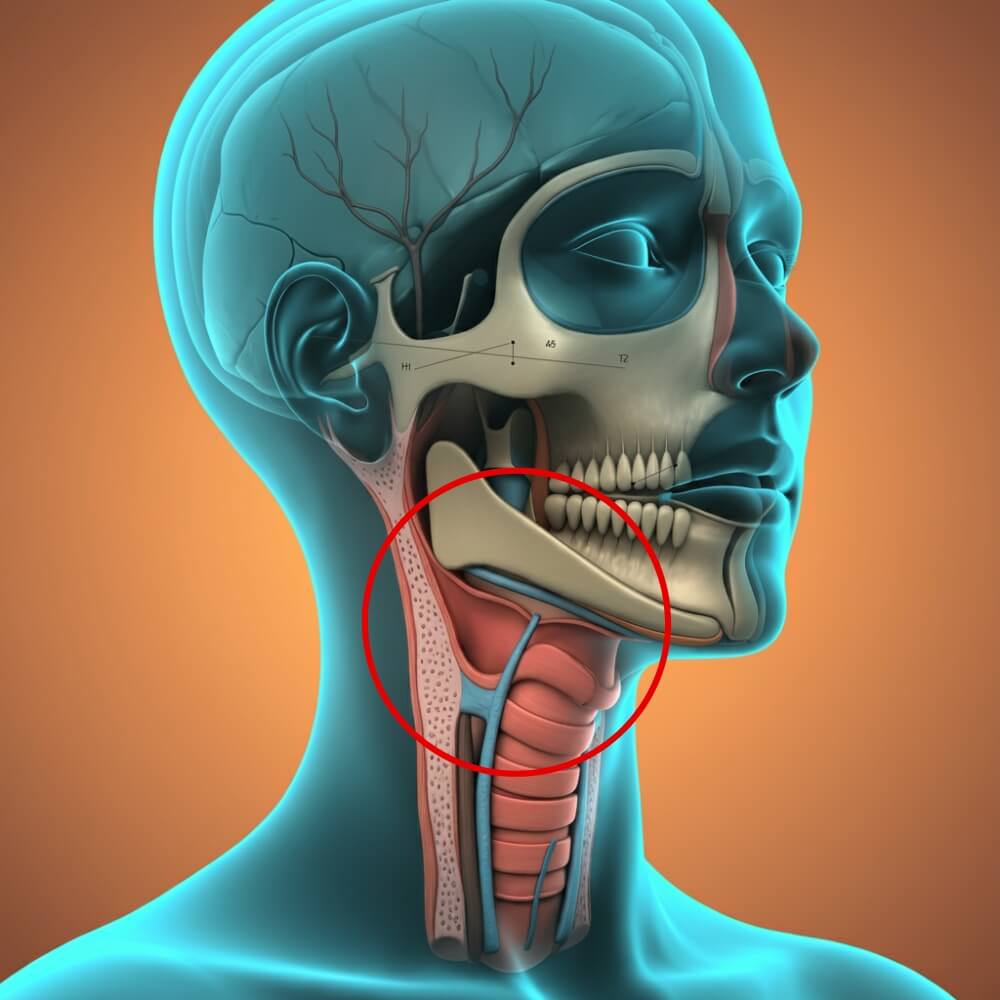
"При пациентите с ОСА мускулатурата на дихателните пътища се отпуска прекомерно по време на сън. Поемането на въздух създава отрицателно налягане, което придърпва стените на дихателните пътища, като ги запушва или стеснява и причинява прекъсвания на дишането до сто пъти на час. В резултат на тези обструкции насищането с кислород също е намалено. Спадът на кислорода, или десатурацията, отключва цял куп промени, включително освобождаване на катехоламини (биологично активни вещества от групата на биогенните амини, изпълняващи функцията на хормони и невромедиатори в организма). Отделят се и възпалителни цитокини, които могат да играят роля в увреждането и несъвършеното възстановяване на кръвоносните съдове в окото."
Доказано е, че пациентите със сънна апнея имат по-висока честота на хипертония, инсулт, инфаркт на миокарда, аритмии, диабет и деменция, а в повечето случаи лечението на сънната апнея е свързано и клинично подобрение. Що се отнася до въздействието върху очите: хронично намаленото ниво на кислород в организма вследствие на уж "невинно" хъркане има неизразими последици в дългосрочен план, според опита на д-р Холекамп.
Очни заболявания, свързани със сънната апнея
Според друго светило в офталмологията, д-р Дийпак Гроувър, доктор по остеопатична медицина и невроофталмолог, практикуващ във Филаделфия, сънната апнея трябва да се подозира от офталмолога, ако се забележи някое от следните пет очни състояния:
1. Синдром на падналия клепач. Това състояние е всъщност причина номер едно, при която д-р Гроувър насочва пациентите за изследване на съня. Една от теориите за обяснение на синдрома на падналия клепач е слабата тарзална част, често срещана при пациенти със затлъстяване. Друга теория включва централната нервна система. Обикновено човек би се събудил, ако възглавницата притисне твръде много окото по време на сън, но „при пациентите със сънна апнея намаляването на кортикалната възбудимост кара клепача да остане отворен дори при механичен стрес по време на сън“, казва той. С течение на времето клепачът става по-отпуснат и лесно се отвива с леко странично придърпване.
Д-р Гроувър препоръчва пациентите с признаци на отпуснатост на клепачите, особено мъжете с други рискови фактори за ОСА, да се насочат за изследване на съня - дори преди да се появят пълните признаци на синдрома на отпуснатия клепач. Локалното лечение може да помогне за предотвратяване на папиларния конюнктивит и да сведе до минимум симптоми като сухота в очите, парене и дразнене.
2. Исхемичната оптична невропатия (увреждане на зрителния нерв, причинено от намален или прекъснат приток на кръв към него) е друг сериозен признак . В няколко големи проучвания е установено, че 70-80% от пациентите с оптична невропатия имат и обструктивна сънна апнея. Това, което първоначално подтиква към проучване на връзките между този вид невропатия и сънната апнея, разказва д-р Гроувър, е класическото представяне на острата безболезнена загуба на зрение при събуждане сутрин при 75% от пациентите с невропатия. Въпреки че не е възможно да се възвърне загубата на зрение при оптична невропатия, лечението на сънната апнея може да помогне за предотвратяване на преминаването на невропатията и в другото око, което се случва в 15 до 18 процента от случаите.
3. Папиледем, свързан с идиопатичната вътречерепна хипертония, която се среща най-често при млади жени, папиледемът може да е свързан с повишен венозен кръвен поток, разказва невроофталмологът. Според него в резултат на прекъснатото дишане може да се получи повишаване на концентрацията на CO2, което може да доведе до разширяване на кръвоносните съдове и повишаване на налягането, което води до подуване на диска на зрителния нерв.
Д-р Голник препоръчва да се разпитват всички пациенти с папиледем за симптомите на сънна апнея. Той изпраща симптоматичните си пациенти за изследване на съня; дори и тези, които не отговарят на обичайните демографски характеристики за подобен проблем.
По този начин д-р Голник насочва към сомнолог пациентка с идиопатична интракраниална хипертония за оценка и лечение, което в крайна сметка подобрява зрението и папиледема ѝ в рамките на няколко седмици. Сомнологът след това казва на Голник за този конкретен случай:
"Тя имаше една от най-лошите апнеи, които някога съм виждал. Вие й спасихте живота.“
4. Глаукома. Редица проучвания са изследвали възможните връзки между ОСА и глаукомата, но са дали различни резултати. Обстоен анализ на пациентските досиета на 156 336 хора с диагноза "Обструктивна сънна апнея (ОСА)" показва повишен риск от глаукома с отворен ъгъл (най-честият тип), но разликата изчезва при многовариантен анализ, който отчита и останалите фактори.
И други проучвания показват връзки, включително такова от 2012 г., при което се установява връзка не само с първична глаукома, но и с очна хипертония. Пациентите с глаукома и ОСА са имали по-високо вътреочно налягане, по-лоши показатели на зрителното поле и по-тънък слой нервни влакна на ретината в сравнение с контролната група.3
5. Състояния на ретината. Проучванията предполагат причинно-следствена връзка между централна серозна ретинопатия и ОСА, разказва д-р Гроувър, поради известното повишаване на катехоламините при ОСА. „Въпреки че ретинопатията може да отзвучи в рамките на шест месеца след лечение, доказано е, че лечението на сънна апнея при пациенти с това състояние ускорява възстановяването“, цитирайки случай на двустранна ретинопатия, при който зрението на пациента се връща, а серозното отлепване е отзвучало в рамките на една седмица след започване на лечението за сънна апнея.4
Хипоксия, причинена вследствие на ОСА може да бъде виновник за оклузиите на ретиналните вени, причинявайки тежки нарушения в авторегулацията на три основни артерии, отговорни за окото. Потенциалната роля на ОСА при диабетната ретинопатия е подчертана и в скорошно оксфордско проучване, което установява високо разпространение на сънната апнея при пациенти с диабетна ретинопатия (увреждане на кръвоносните съдове на ретината).
Когато ретината не получава достатъчно кислород, това води до допълнително увреждане, което изостря съществуващите основни проблеми като диабетна ретинопатия или хипертонична ретинопатия. Клиницистите традиционно наричат това хипертонична ретинопатия, но тя може да е и проява на скокове на кръвното налягане от обструктивна сънна апнея.
ПРОФИЛЪТ НА СТРАДАЩИЯ ОТ СЪННА АПНЕЯ
Рискови фактори
- Затлъстяване;
- Възраст
- Мъжки пол (предимно. Жените също страдат от апнея, но не колкото мъжете).
- Голям размер на врата;
- Увеличени сливици при децата;
- Малки дихателни пътища поради запушване на носа или костна структура;
- Семейна анамнеза за сънна апнея.
Признаци и симптоми
- Силно хъркане;
- Задъхване или задушаване по време на сън;
- Често уриниране през нощта;
- Сутрешно главоболие, сухота в устата;
- Липса на енергия или прекомерна дневна сънливост;
- Хипертония;
- Проблеми с паметта, ученето или концентрацията;
- Депресия, раздразнителност или промени в настроението;
- Еректилна дисфункция.
Откриването на проблемите с очите, свързани с ОСА преминава през разширен преглед на ретината, който може да улови много от симптомите на сънната апнея. В допълнение може да се извърши и скрининг за сънливост посредством два от най-използваните въпросници за оценка на пациента.
Един от най-широко разпространените въпросници можете да изпробвате тук. В Адапт БГ ще разчетем резултатите и ще се свържем с Вас при установяване реален риск.
Скрининг за сънливост
С две думи, този вид скрининг ще Ви попита следното: доспива ли Ви се твърде лесно, докато четете, гледате телевизия или сте зад волана? Уморени ли сте още от сутринта? И други. За всяко очно заболяване, свързано със сънната апнея, можете да се използва инструмент и като скалата на Епуърт, или вече упоменатият STOP BANG въпросник, който можете да намерите в линка в горния параградф. Ако подозренията ви са толкова големи обаче, по-разумно е да преминете направо към изследването на съня, като се свържете с Адапт БГ или със сомнолог.
ПОПЪЛНЕТЕ БЪРЗИЯ ВЪПРОСНИК ЗА СЪННА АПНЕЯ ТУК,
ОТНЕМА НЯКОЛКО МИНУТИ.

Пациентите не са особено добри историци
Тези, макар и полезни инструменти, зависят изцяло от самооценката и отговорите на пациента. В това си качество те са по-малко надеждни, отколкото при преглед на място със специлист "детектор". Защо? Поради факта, че, ако човек е имал апнея твърде дълго време, може да е развил компенсаторни механизми и вече дори да не си дава сметка или осъзнава колко е уморен през цялото време. Защото вече не прави разлика с преди. Минало е твърде много време.
При подозрения за апнея, лекарят първо ще се поинтересува от симптомите на прекомерна дневна сънливост и хъркане или затруднено дишане, за които може да съобщи съпругът/съпругата. Ако подозрението се потвърди, лекарят ще препоръча изследване на съня и ще насочи пациента към специалист по съня или преносима сомнография в домашни условия. Тя изглежда така:

ЗАЯВЯВАНЕ НА ДОМАШНО ИЗСЛЕДВАНЕ ЗА СЪННА АПНЕЯ
ЗАЯВЯВА СЕ НА ТАЗИ СТРАНИЦА,
ИЛИ КАТО СЕ СВЪРЖЕТЕ С НАС НА ТЕЛЕФОНИТЕ НИ
Вижте какво представлява изследването за апнея в дома на пациента тук
Въпреки това остават сиви зони
Като се има предвид немалкия броя на рискови пациенти, то трябва ли всички от тях, които страдат от глаукома например, да се изпратят за изследване на съня? А какво да кажем за пациентите с високо кръвно налягане - дали съпътстваща ОСА не е всъщност сред основните допринасящи фактори? Може би скринингът за ОСА трябва да бъде част от медицинската история на пациента с високо кървно налягане в тези случаи?
Сънната апнея е лесно адресируема, а симптоми ѝ - включително очните ефекти - са обратими, стига пациентът да спазва режим. Нещо повече, кръвоносните съдове се ремоделират в отговор на лечението в рамките на три до четири месеца, което нормализира рисковете от инсулти и инфаркти, според Глоувър.
Лечението на ОСА се основава на тежестта на състоянието, предпочитанията на пациента и достъпността. При по-тежките случаи е необходимо по-голямо налягане, за да се поддържа проходимостта на дихателните пътища. Обикновено се предписва непрекъснато положително налягане в дихателните пътища (CPAP), защото действа моментално.

CPAP терапията наистина прави чудеса
Открита през 80-те години на миналия век, CPAP технологията осигурява постоянно налягане в горните дихателни пътища, за да предотврати колапса на фаринкса. За пациентите, които са започнали CPAP терапия, това устройство наистина прави чудеса, и не само за съня, но и за очите. Пациентите се връщат и казват: „Чувствам се по-жизнен от всякога“. За това свидетелства и американската офталмоложка д-р Холекамп, която вижда как при пациентите ѝ с диабет изчезват "плаващите петна" типични за диабетната ретинопатия.
„Със CPAP лечението мой пациент успя да спре две лекарства за кръвно налягане и едно лекарство за диабет.“
Въпреки че работи безупречно обаче, CPAP апаратът може да изисква известно време за привикване при някои хора. Странични ефекти за очите, като дразнене и сухота, също могат да бъдат проблем. Правилното поставяне на маската и оптималното титриране на кислорода могат да решат много от тези проблеми. Също така трябва много да се внимава CPAP-ът да не влоши сухотата в очите при пациенти, страдащи вече от глаукома.
Алтернативи на CPAP терапията. Една от алтернативите на CPAP е двустепенното положително налягане в дихателните пътища, или така съкратената BiPAP терапия, която позволява независимо регулиране на налягането по време на вдишване и издишване.
Други възможности. При някои пациенти може да се наблюдава подобрение на състоянието на ОСА при намаляване на теглото и избягване на тютюнопушенето, алкохола и успокоителните. Други възможности са позиционната терапия или изработените по поръчка стоматологични апарати, които придвижват челюстта напред.
Хирургия - някои пациенти предпочит да "легнат под ножа" и извършат УНГ операции за отстраняване на сливиците, увулата и част от мекото небце. Лошото при тези процедури е, че са инвазивни и с променливи резултати.
Съществуват и алтернативи на алтернативите, но те се казват "бабини илачи", и за тях сме писали тук.
"Най-хубавото се вижда само със сърцето. Същественото е невидимо за очите."
Антоан дьо Сент-Екзюпери
Информацията, представена в тази публикация, е с общ, информативен характер и НЕ представлява медицински съвет, диагноза или лечение и не замества консултацията с квалифициран лекар или друг медицински специалист. Информацията, прочетена в Интернет, не е медицински съвет и не трябва да се възприема като такъв.
Григор Ангелов
Източници и препратки:
1 Punjami NM et al. PLoS Med. 2009;6(8):e1000132.
2 Stein JD et al. Am J Ophthalmol. 2011;152(6):989-998.e3.
3 Moghimi S et al. Sleep Med. 2012 Sep 1. [Epub ahead of print].
4 Jain AK et al. Graefes Arch Clin Exp Ophthalmol. 2010;248(7):1037-1039.
5 Ferrara N. Am J Physiol Cell Physiol. 2001;280(6):C1358-C1366.
6 Mason RH et al. Retina. 2012;32(9):17911798.
7. Roche.com. Nancy M. Holekamp, MD. https://www.roche.com. Web. 15 Sep, 2024
Дата: 18 Окт 2024



















Остави мнение/коментар